دریافت فایل صوتی از اینجا
با کوچکتر شدن خانه های شهری و سایر الزامات شبه مدرنیته خصوصاً در کشوری مثل ایران و از طرف دیگر توجه بیشتر به کودکان برخی از اختلالها بیش از پیش نمایان می شوند. یکی از این اختلالها کمبود توجه/بیش فعالی می باشد.
آنچه اکثر مردم درباره اختلال کمبود توجه ADD می دانند یا فکر می کنند که می دانند، این است که شخص مبتلا کسی است که نمی تواند تمرکز کند و اگر واقعاً نتواند تمرکز کند، دچار اختلال ADHD یا همان کمبود توجه/بیش فعالی است. اما این باور درست نیست و در واقع این دو اختلال معادل یکدیگر هستند. ADD یک اصطلاح تخصصی است که در سال 1987 جای خود را به اصطلاح ADHD داد. بر اساس آخرین استانداردها، ADHD به سه زیرگروه تقسیم می شود:
1) بی توجهی یا کمبود توجه
2) بیش فعالی یا تکانشی بودن
3)
هر دو (که بیش از همه شایع است)
بی توجهی یا کمبود توجه 9 نشانه دارد که بی دقتی، گوش ندادن و حواس پرتی از آن جمله اند. بیش فعالی یا تکانشی بودن نیز 9 نشانه دارد مانند: بی قراری (Fidget)، پیچ و تاب خوردن، بلند شدن مکرر از صندلی و ... . کسی دارای ADHD تشخیص داده می شود که 6 نشانه از 9 نشانه را حداقل به مدت 6 ماه داشته باشد. از آنجا که ADHD یک اختلال رشدی-عصبی محسوب می گردد، نشانه ها باید از سن 6 تا 12 سالگی ظاهر گردند.
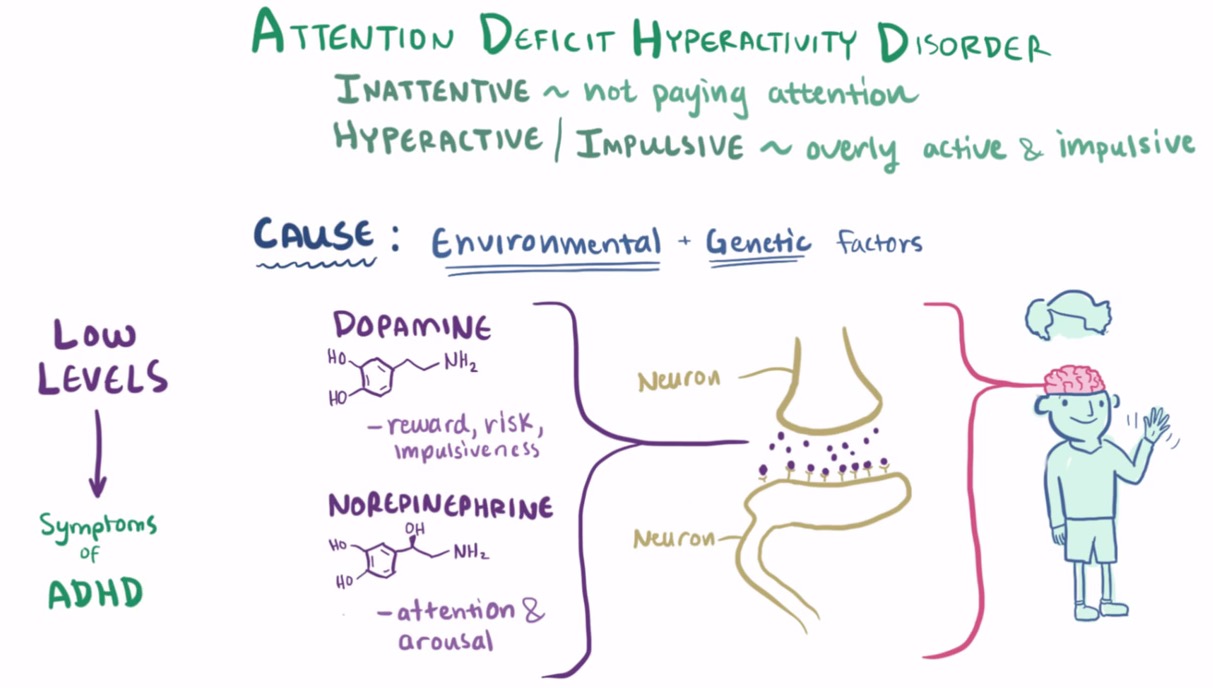
اما چه چیزی سبب کم توجهی، تکانشی بودن و بیش فعالی می گردد؟ همانطور که احتمالاً حدس می زنید ما علت اصلی را دقیقاً نمی دانیم و طبق معمول تنها می دانیم این اختلال برآیند عوامل ژنتیکی و محیطی است. به عنوان دلیلی بر تاثیر ژنتیکی، تحقیقات نشان داده است که احتمال بروز این اختلال در خواهران و برادران مبتلا به آن بطور معناداری بیشتر است و این احتمال برای دوقلوهای همسان باز هم بالاتر است. البته این گفته بدین معنا نیست که DNA یکسان قطعاً بروز ADHD را پیش بینی کند و همین موضوع تاثیر محیط را نمایان می سازد.
از سوی دیگر تحقیقات می گویند که نمی توان بیش فعالی را به یک ژن خاص مربوط دانست بلکه ترکیبی از چند ژن معین، مشخص می کنند که این اختلال تا چه حدی شدید است. جالب است بدانید که این ژنها همانهایی هستند که در تنظیم مغز و انتقال دهنده های عصبی (Neurotransmitter ها) نقش دارند. همانگونه که می دانیم انتقال دهنده های عصبی، ترکیباتی شیمیایی هستند که پیام را از یک عصب (نورون) به عصب دیگر می رسانند. دوپامین یک انتقال دهنده عصبی خاص است که در رفتارهایی چون پاداش گرفتن، ریسک کردن و تکانشی بودن درگیر است. نوراپی نفرین انتقال دهنده عصبی دیگری است که در توجه و تحریک نقش دارد. اگر میزان دو انتقال دهنده مذکور کمتر از سطح طبیعی باشد، نشانه های ADHD ظاهر می شوند.
درمان بیش فعالی:
هر چند درمان این اختلال برای بیماران مختلف متفاوت است، اما همه روشهای درمان حول 2 متد رفتاردرمانی و دارودرمانی (و یا هر دو) قرار دارند. رفتاردرمانی برای کودکان بر آموختن مدیریت زمان و مهارتهای سازماندهی (البته بصورت غیر مستقیم) تمرکز دارد. به عنوان مثال به کودکان روتینهای ساختدار ساده ای آموزش داده می شود که با انجام آنها پاداش می گیرند. از آنجا که مشارکت والدین و معلمین در درمان ADHD مورد تائید قرار گرفته است، درمان تعامل والد-کودک و معلم-کودک می تواند مفید واقع شود.
روش دیگری که از سوی FDA (سازمان غذا و داروی امریکا) به عنوان تنها روش غیردارویی برای این اختلال تائید شده است، استفاده از نوروفیدبک است که در آینده بطور مفصل درباره آن صحبت خواهیم کرد.
برای بزرگسالان، رفتاردرمانی ممکن است روی روشهای کاهش حواس پرتی و نیز بهبود مهارتهای سازماندهی تمرکز داشته باشد.
در دارودرمانی نیز نخستین گزینه داروهای محرک مانند متیل فنیدات (با نام تجاری ریتالین) هستند که باعث می شوند، سطح انتقال دهنده های عصبی افزایش یابد. اما مشکلی که این دسته داروها (خصوصاً متامفتامین) ایجاد می کنند، اعتیادآور بودن آنها است که باید به عنوان محدودیت در دارودرمانی در نظر گرفته شود.
منبع: +